 病因
病因
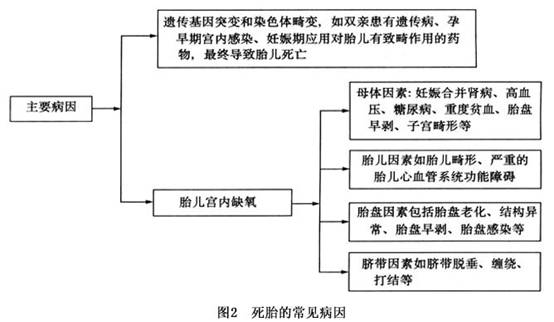
病因:死胎的病因主要见于以下几种因素:
1.胎儿因素
(1)染色体畸形:20世纪60年代后期,加拿大Carr、法国Boues在光镜下明确了染色体畸形是人类胎儿死亡的一个重要原因。现在大量研究详细阐述了特定的胎儿染色体畸形与孕周、父母年龄、生育史和胎儿形态学的关系。与啮齿类的动物相比,人类染色体畸形的妊娠率非常高,这些妊娠会导致胚胎/胎儿死亡。染色体疾病随着妊娠孕周的延长,发病率直线下降。在6~15周流产中其发生率最高可达15%,在死胎(20周之后)中占6%,新生儿死亡中仅占0.5%。因此,在活产新生儿中仅能看到少数的
染色体病。
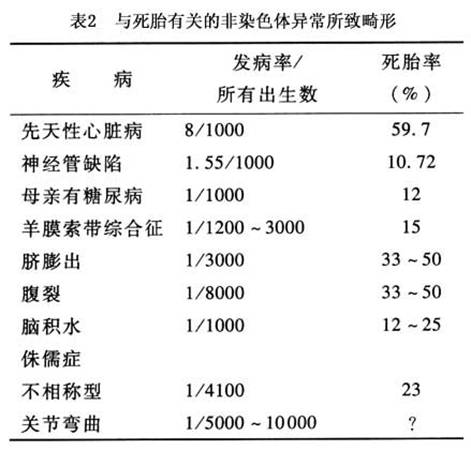
(2)胎儿非染色体畸形:胎儿死亡中约1/4存在畸形,而畸形中将近50%是非
染色体畸变所造成的,亦是导致
自然流产和死胎的主要原因。然而,并不是所有的畸形都能在出生前就做出诊断,畸形检出率只有22.3%。单一畸形如无脑儿或其他神经管畸形,诊断相对简单,但有12%的神经管畸形是多发性先天性畸形综合征的一部分。表2所列为与死胎有关的非
染色体异常所致畸形。
在以上所有病例中死胎的平均发生率为30%。先天性心脏病是最常见的畸形,发生率约8/1000,而8例中有3例为严重畸形。先天性心脏病围生儿死亡率相当高,多数死于宫内或产后早期。母亲有系统性疾病,如
糖尿病,其先天性心脏病的发病率增加1倍,母亲有苯丙酮尿症,发病率亦增加。如果孕妇先前有过一胎为先天性心脏病儿,其再发率为1%~3%,若有二胎均为先天性心脏病患儿,则上升至10%。
其次多见的是神经管畸形,发病率最高达1.5/1000,约占27%。
脊柱裂的死胎率为10%,无脑儿为72%。国内外神经管畸形的发病率差异较大,我国南北方地区差异亦很大,北方发病率为6‰~7‰,占总畸形的40%~50%,而南方则为1‰。这种畸形主要为多基因遗传病,与环境关系非常密切,如因营养不良(维生素或
叶酸缺乏)所致,改善后其发病率可明显下降。在美国,建议所有怀孕的妇女每天摄入0.4mg叶酸,若前次分娩有神经管畸形的胎儿,则为4mg/d,孕前3月即开始服用,研究发现其发病率至少下降70%。另有许多报道认为神经管畸形与性别有关,女性胎儿发病率高,且以无脑儿及上
脊柱裂多见,男性胎儿以下
脊柱裂多见,这可能与绒毛膜促性腺激素(HCG)不足或胚胎受体细胞对HCG不敏感有关。
脐膨出、
腹裂和脑积水是临床常见畸形,但他们可能与其他疾病或综合征有关。
脐膨出占所出生婴儿的1/3000,在活产儿中占1/4167,
腹裂则为1/8000和1/12328,这两种畸形总的发病率为1/3448,死胎率为33%~50%。脑积水的发生与神经管畸形有关,发生率占1/1000,死胎率为12%~28%,脑积水在多发畸形中占32%,
脐膨出和
腹裂各占24%、50%。不均称型的侏儒症常常也有23%的死胎率。在产前诊断中,主要依靠有特异性的骨骼X线检查,其中有三种最常见的致命性侏儒症――thanantophoric侏儒、软骨成长不全、成骨不全Ⅱ型。
关节弯曲是另一种重要疾病,其发病率为1/5000~1/10000,但死胎率不能正确估计。任何一种综合征在宫内有多个关节弯曲或外展都能使胎儿肺发育不全增加,许多有关节弯曲的胎儿若同时有神经系统异常常常可以致死。Pena-Shokeir,Iethal
pterygium,Neu-Laxova综合征是3种少见的关节弯曲综合征,但死亡率却非常高。
其他少见或罕见(发生率<1/3000)的高死胎率的非染色体畸形疾病和综合征,有短肢畸形,无心/无头畸形,无手并腿畸形,连体双胎,OEIS[
脐膨出(omphalocele),外翻(exstrophy),肛门闭锁(imperforate anus),脊柱缺陷(spinal defects)],中枢神经系统中线缺陷,如前脑无裂畸形和喉头畸形。
(3)胎儿水肿:是指至少一个内脏腔隙中有水的蓄积,围生儿死亡率高。其病因通常可分为免疫性和非免疫性,两者之比为1∶9。免疫性疾病多继发于溶血性疾病,胎儿宫内死亡率占25%~35%。非免疫性胎儿水肿的发生率为0.3‰,其中心血管疾病占26%,染色体畸形占10%(畸形中45,XO即Turller综合征占了67%,21-三体综合症占23%),其他还包括宫内感染、先天性肝、肾、肺部疾病、代谢性疾病、脐
静脉血栓形成、孕妇全身性疾病(如严重贫血、白蛋白过少、
糖尿病、重度
妊高征等),死胎率为50%~90%。胎儿水肿在产前约85%可以通过胎儿染色体组型、孕妇血型、TORCH感染方面检查、血常规、Betke-kleihaner试验及胎儿B超诊断出来。
(4)胎儿感染:胎儿感染是围生儿死亡的重要原因,但胎儿死亡时间较长有时亦会引起继发感染,在明确感染为胎儿死因时须与之相鉴别。以下介绍几种常见的病原体感染:
①
弓形虫病:
弓形虫病是一种流行甚广的寄生虫病,不同国家及同一国家的不同人群之间的感染率亦不同,波动于0.6%~94%不等,平均25%~50%左右。上海地区孕妇阳性率为5.3%。弓形虫感染后可进入网状内皮细胞和实质细胞,并大量繁殖,使感染的细胞结构消失、破裂,释放大量弓形虫速殖子,感染邻近细胞,使局部组织破坏,形成坏死灶,主要以中枢神经系统为主。如果孕期初次感染弓形虫,可经血到达胎盘,繁殖后通过胎盘进入胎儿血循环,导致不同程度胎儿/先天性感染或死胎。胎儿受感染的几率,随孕周的增加而增加,早、中、晚孕期分别为17%、25%和65%。晚孕期感染死胎发生率增加2倍。如感染发生在孕前,则胎儿感染率非常低(<1%)。临床上,弓形虫感染总的胎儿死亡率在12%左右。
②巨细胞病毒感染:巨细胞病毒是胎儿感染的重要病毒之一。它是疱疹病毒家族中大DNA病毒,其确切的致病机制还不十分了解,感染后的危害性主要有:A.在受感染器官中病毒慢性复制;B.脉管炎,它可一直延续到出生后导致慢性血管内凝血(DIC);C.免疫复合物形成,沉积在一些器官(如肾小球);D.细胞介导的异常。CMV先天性感染比其他宫内病毒感染发生率要高,占0.2%~2.2%,主要是IgM阳性的孕妇经胎盘传播所致。孕妇原发感染导致胎儿先天性感染的发生率为40%,胎儿死亡率为2%。孕妇为复发感染时,其先天性感染减少,且仅0~1%出现症状。
③风疹病毒感染:风疹是一种地区性流行病。风疹病毒是一种RNA病毒,仅感染人类,在呼吸系统中复制。孕妇感染风疹病毒后,在皮疹出现前数天产生病毒,通过血液、胎盘屏障引起胎儿病毒血症,呈播散性多种器官感染,引起
先天性风疹综合征(
先天性白内障、
耳聋、心脏缺陷)。风疹主要引起内皮损害,在胎盘、胎儿血管内形成血栓,引起广泛坏死、脓疱、胎盘亦有类似病变。胎儿死亡主要是由血管病变的引起的。每年,易感孕妇发病率为0.5%~2%,先天性感染在0.2‰~0.5‰,流行期间先天性感染在易感孕妇中高达4%~30%。胎儿感染及损害与感染发生的孕周有关,感染孕周越早,胎儿感染率越高,第一个月为35%~50%,第二个月10%~30%,第三个月为5%~10%,第四个月仅占1%~5%,感染严重可累及全部胚胎组织引起死胎或流产。
④单纯疱疹病毒Ⅰ和Ⅱ型(HSVⅠ型~Ⅱ型):Ⅰ型(口型)很少感染胎儿,胎儿感染以Ⅱ型(生殖器型)为主。妊娠期孕妇HSV病毒血症,可通过胎盘感染胎儿,亦可由病毒扩散至胎膜污染羊水而使胎儿发生感染。HSV-Ⅱ感染有3种类型――潜在的子宫内膜炎、羊膜炎、绒毛膜炎,它们是相互连续性,如潜在子宫内膜感染导致羊膜感染,羊膜感染导致胚胎(绒毛膜)感染。羊膜感染发生在胚胎/绒毛膜感染之前,但约有40%的胚胎可发育正常,可能是因为羊水中母亲抗-HSV抗体保护胚胎的结果。如果在HSV感染活动期受孕,胎儿死亡率高。
⑤β-链球菌、李司忒菌属感染:最常见的围生期感染是细菌,病原菌从阴道或宫颈上行感染引起“
羊膜腔感染综合征”。这些细菌感染刺激产生前列腺素引起
自然流产。过去认为肠道病原菌是主要的致病原。但近年支原体和衣原体在妊娠中培养阳性率逐渐增加。这些病原菌的胎儿致死原因是蜕膜坏死、
胎盘早剥。
厌氧菌感染,如梭形杆菌属,培养很难发现,但对感染胎盘进行特殊染色检查时,常可见到。有2种细菌感染需特别注意:β-溶血性链球菌、核细胞增多性李司忒菌属。前者占全部链球菌感染的8%,是下生殖道常见的寄居细菌,妊娠期阴道内携带率5%~29%,而且随孕周而增加,β族链球菌在阴道内寄居亦增加,常常母亲没有任何临床表现,但胎儿新生儿有致命的
败血症。孕妇患李司忒菌感染也可没有特殊临床表现,或有时会出现类似
流感的症状,如发热、寒战、肌肉疼痛及全身不适等,
早产或死胎的羊水呈棕色等。Peiss认为孕妇感染后先有
菌血症,细菌经胎盘感染,导致胎盘脓肿形成,再使胎儿罹患
菌血症,导致
败血症性肉芽肿病,胎儿多数器官如肺、肾、大脑,尤其是肝脏内形成小脓肿。有时,也可由上行性感染致化脓性绒毛膜羊膜炎所致。本病对孕妇的影响较轻,但对胎儿却常常是致命的,胎儿宫内死亡率超过75%。幸运的是,李司忒菌对氨苄青霉素极为敏感,且它可通过胎盘,及早应用可预防胎儿死亡。
⑥真菌感染:由于妊娠期孕妇免疫力低下,且性激素增加使阴道上皮糖原含量增多,使念珠菌在阴道内容易致病,孕妇的发病率约为15%左右。除了分娩时胎儿经孕妇阴道获得之外,念珠菌还可穿透胎膜侵犯胎儿。这种感染可以是暂时的,也可以是致命的。如白色念珠菌和副口腔性
腹泻念珠菌感染可造成胎儿脓肿及
败血症。有多例报道宫内节育器后妊娠发生胎死宫内而流产,可能是由于宫腔内环境改变,易患念珠菌病所致。球孢子菌病是由具有高度传染性的深部真菌引起的疾病,轻型表现为局限性呼吸道感染,但约有0.25%的患者可发展为进行性传播性感染,累及内脏、骨骼和中枢神经系统,甚至可以致命,尤其孕妇发病率较高且严重,甚至已成为孕妇唯一可以致命的条件菌感染。
⑦细小病毒B19感染:B19是1975年由Cossart发现的,是结构最小的病毒之一,也是目前发现的唯一引起人类患病的细小病毒。它与胎儿贫血、水肿、流产、死胎有关,尤其是胎儿水肿,约有10%的非免疫性水肿与它有关。在生育年龄妇女中约50%对其有免疫,近期感染的孕妇中胎儿丢失率约1%。如孕妇与感染者大量接触,其传染率高达50%,胎儿死亡率为2.5%。有人对186名确诊原发感染B19孕妇的30例不良妊娠结局进行分析,发现经胎盘感染约占33%,因宫内感染导致胎儿丢失的在孕18周前为9%~10%,约1/3孕妇感染后会分娩正常婴儿,但宫内死亡者占30%。孕妇感染后,当母血中甲胎蛋白(AFP)升高,而羊水AFP正常,则死胎、新生儿死亡、先天性畸形发生率升高。
⑧梅毒:是由梅毒螺旋体引起的一种性传播疾病。梅毒螺旋体可通过胎盘感染胎儿,导致IUGR、死胎。胎盘感染后,绒毛血管因血管内膜炎及间质细胞增生,数量明显减少,严重感染者管腔闭塞致使胎儿缺血缺氧。梅毒先天性感染率约90%,如果早孕期发现并进行治疗者,则为16.1%,孕25周之后治疗者,发生率达46.4%,此外,孕妇梅毒血清浓度越高,死胎发生率亦越高。孕期感染梅毒可以用青霉素治疗,且梅毒对青霉素亦较敏感,但须注意的是,梅毒在治疗过程中,由于大量梅毒螺旋体杀死后产生大量异型蛋白质,释放入患者血液中,引起急性发热、
头痛、肌肉疼痛,孕期引起宫缩、胎心率急速下降、胎动减少、脐动脉血流急性高阻现象,胎儿因全身性血管反应而死亡,此称赫克斯海默反应(Herxheimer reaction),亦称雅-赫反应(Jarisch-Herxheimer反应,J-H反应)。
⑨其他:如柯萨奇病毒中仅B组与死胎有一定关系,它可经胎盘感染胎儿,如肝炎、
心肌炎、脑炎等。柯萨奇B
3、B
4与心血管畸形有关,可因胎儿
心肌炎、心血管缺陷导致胎儿水肿和死亡;B
2、B
4与泌尿生殖系畸形有关。
恰加斯病(Chagas disease)是克鲁兹锥虫引起的一种传染病,流行于南美洲,尤其是巴西的东北部,成人除了寄生虫血症外在很长一段时间内可无症状,病原体可感染胎儿、胎盘,导致胎儿水肿、死亡和流产。此外,人免疫缺陷病毒(HIV)感染对妊娠结局的影响一直仍有争议,但在孕妇免疫力低下,条件致病菌感染时会造成不良结局。
(5)胎儿产时窒息:正常分娩对胎儿本身就是一种窒息的过程。如果产前胎盘功能不全或有脐带受压、缠绕、过度扭曲等慢性缺氧基础,以及宫缩过强过频、仰卧位
低血压综合征、
胎盘早剥等,胎儿就不能耐受该急性窒息过程。
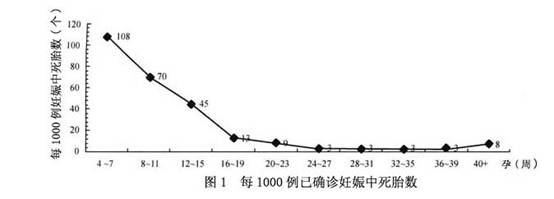
2.脐带和胎盘因素 脐带、胎盘是胎儿与母体之间的连结,任何一部分病变会影响胎儿的生存,在死胎、死产原因中占15.6%~35.2%。
(1)脐带异常:
①脐带发育异常:
A.无脐带:是胎盘直接与胎儿腹部相连,极为罕见,它是由于胎盘合拢失败,体带(脐带的前身)发育异常所致。常伴有多种先天性畸形。
B.单脐动脉(single umbilical artery,SUA):单脐动脉在出生婴儿中占0.27%~1.13%,在
自然流产中占2.5%。它与胎儿畸形关系密切。在正常胎儿中单脐动脉出现可能导致胎盘部分功能萎缩,使血流量减少,严重妨碍胎儿循环,造成胎儿缺血缺氧,发生生长延缓,其围生儿死亡率10%~20%。在妊娠期,多胎多产,
羊水过多或过少及
双胎妊娠中发生率均增高。
②血管性疾病
A.脐血管栓塞:多发生于近足月妊娠时,在分娩中的发生率为1/1300,围生儿尸解中的发生率为1/1000,在高危妊娠中占1/250,如脐带受压、扭转、血肿、静脉曲张,胎膜上行走的血管缺乏华通胶的保护,或
胎盘早剥、感染等。脐血管栓塞除了使脐带血流受阻之外,还可发生脱落,栓子进入胎儿导致梗死。如心梗、DIC而广泛出血,或进入胎盘导致绒毛膜血管闭锁而发生死胎。
B.脐血管
自发破裂与脐带血肿:没有外伤、炎症等因素,脐血管在出生时可
自发破裂。而脐带血肿,是出血后血液进入华通胶,在血管壁形成一个小的病灶。
C.无盘绕脐血管:正常情况下,脐带的华通胶中脐静脉围绕脐动脉,且血管弯曲、迂回。若脐血管直且与脐带平行,则称无盘绕脐血管。其发生率为4.3%(Strong 1993),
胎儿窘迫、
早产、死胎、核型异常等、均显著增加,可能由于其对外来压力的抵抗强度弱,胎儿宫内死亡率达10%。
D.脐带附着异常:如血管前置,当宫颈口扩张时,一旦损伤血管,引起胎儿失血导致死亡;或者由于先露下降压迫
前置血管,使胎儿血循环受阻导致胎儿缺血缺氧,死亡率高达58%~73%。
E.机械性因素:a.脐带真结:多见于
羊水过多、胎动频繁、脐带过长者,发生率0.05%~1%,单羊膜腔双胎中发生率更高,围生儿死亡率达6%;b.脐带缠绕:可缠绕胎儿肢体或颈部,尤其是颈部,前者占2%,后者为17%,在脐带异常导致胎儿死亡中占13.4%;c.脐带扭转:在正常情况下可以有6~11周,超过11周可使胎儿血循环受阻甚至中断导致死胎,有时扭转周数不多但近脐轮处也可致死,但脐带根部扭转更多见于其他原因导致的死胎,须加以鉴别。
F.
脐带脱垂:隐性
脐带脱垂或脐带先露,使血流量减少反射性刺激迷走神经,使胎心率减慢,如血流量持续减少,导致胎儿心肌缺氧,胎心率难以恢复正常导致死亡。
(2)胎盘异常:
①胎盘功能低下:一般发生于某些高危妊娠,如
妊高征、慢性高血压、母亲贫血、心肺疾病等患者。如常见的
过期妊娠占所有妊娠的3%~10%,它与围生儿的发病率与死亡率有关,尤其是在那些预产期不明、而又未意识到是
过期妊娠的孕妇中,胎儿死亡相对更高。在1979~1986年Crowloy研究62804例出生儿中,
过期妊娠围生儿死亡仅在产时及新生儿阶段,死产占3/4,主要原因是
妊高征、头盆不称及分娩延迟,畸形胎儿、产时窒息、
胎粪吸入性肺炎。死产的增加尤其与胎粪出现有关,有25%~50%病例出现羊水胎粪污染,
过期妊娠时间越长围生儿死亡率越高。一般在孕34周之前,羊水中少见有胎粪,但在晚期妊娠中10%有胎粪污染,其中5%(1∶200)有
胎粪吸入综合征。胎粪吸入后导致呼吸困难,严重者发生中枢神经系统的损害。虽然目前产前监护手段及剖宫产手术可明显降低
过期妊娠的围生儿死亡率,但仍较正常妊娠为高。
②
胎盘早剥:重型
胎盘早剥或轻型
胎盘早剥一旦延误诊断则可导致胎儿死亡,发生率为0.45%~2.3%。根据
胎盘早剥的面积、有无及时处理及是否合并胎盘梗死等,围生儿死亡率在14.4%~67.3%,其中超过50%为死胎。此外与发生的孕周亦有关,发生于28~32周的胎儿成活率为23%,37~40周则为87.6%。孕妇如伴有
妊高征或慢性高血压,胎儿死亡率则增加3倍。在
胎盘早剥病例中,胎儿宫内生长受限和畸形均增高,在36周之前有80%的
胎儿生长受限,4.4%有先天性畸形,大畸形比正常高3倍,其中中枢神经系统畸形高出5倍,该因素与胎死宫内也有密切关系。
③
前置胎盘:是妊娠期的严重并发症,对母儿会造成极大的危害。国内文献报道发病率为0.24%~1.57%。死亡的主要原因有:A.孕妇失血过多可使胎儿宫内缺血缺氧而死亡;B.由于大量出血或期待治疗效果不佳,使
早产发生增加;C.有16%的病例合并胎儿宫内生长受限,尤其是在反复多次产前出血病例中更高;D.先天性畸形高于正常2倍,且以中枢神经系统、心血管系统、呼吸系统、胃肠道系统畸形为多见;E.脐带并发症,如
脐带脱垂、受压、先露异常、胎儿贫血,当血管前置破裂引起母亲低血容量休克均可导致胎儿死亡。
④胎盘梗死:母体血液在进入绒毛间隙时被阻断,引起局部缺血性绒毛坏死,多位于胎盘边缘。多因孕妇全身性或局部血管病变,如
糖尿病、高血压、
慢性肾炎等,使蜕膜螺旋动脉痉挛、缩窄甚至闭锁。偶可见于母亲猝死、子痫、
胎盘早剥造成子宫胎盘卒中,引起母血循环在胎盘剥离前骤减,甚至完全中断。若梗死面积<5%,一般不会影响胎盘功能,>10%者,则将对胎儿造成较大威胁。
⑤胎儿-母体(经胎盘)输血(fetal-to-maternal transfusion):这是胎儿死亡的一种较少见的原因。在近妊娠足月时,可有非常少量的红细胞从胎儿血管内经胎盘逃溢入母体绒毛间隙,所以很多孕妇血中可发现极少量的胎儿红细胞,大量的红细胞输入是少见的。Bowman(1985)报道近21/9000例胎儿失血超过30ml。Stedman等(1986)通过红细胞玫瑰花结试验发现这种大量出血的发生率为6/1000。尽管有许多产前胎儿-母体输血的病例无明显诱因,但一些是由于腹部外伤、
胎盘早剥、前壁胎盘行胎头外倒转术、绒毛膜血管纤维瘤等造成的。胎儿安危与出血量多少密切相关。如果出血严重,可使胎儿致死。Samadi等(1996)在319例病人中发现胎儿死亡率为5%,这种胎儿常表现为严重贫血,伴胎心率下降。偶尔,可见慢性失血,胎儿有缺铁表现,但大量慢性失血可造成胎儿神经系统损害。有作者报道了27例胎儿向母体输血超过80ml,尽管给予相应的治疗,仍有半数胎儿死亡或痉挛性
瘫痪。
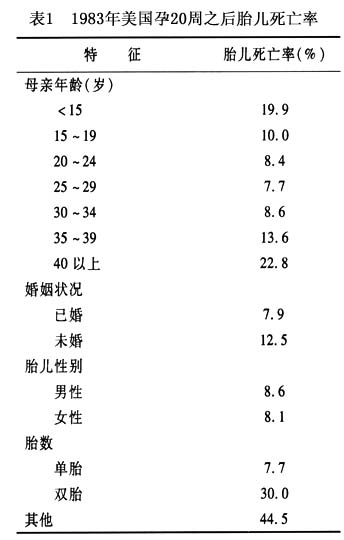
3.母体因素 死胎中有1/3的病例是由于母体因素造成的。最常见的原因有产前出血、高血压、
糖尿病、
多胎妊娠。这些因素随死亡时间及孕周不同而不同。如高血压在24~27周死胎中占10%,≥28周中只占5%。母亲
糖尿病在活产婴儿中占1.2%。而在死胎中占3.4%。产前出血在24~27周的死胎中占18%,死胎中占15.1%。以下为常见的导致胎儿死亡的母亲疾病。
(1)系统性疾病:
①呼吸系统疾病:
A.肺炎:根据Bartlett(1995)统计孕期肺炎发病率为12‰,近2/3的肺炎为细菌性感染,其中肺炎球菌占2/3。虽然,现在抗生素的运用使孕妇死亡率明显下降,但对胎儿仍有严重影响。妊娠的预后与感染轻重,病程长短、治疗早晚及全身状况有关,在妊娠中、晚期感染肺炎,尤其合并发热、呼吸困难、心衰、电解质紊乱、酸中毒等,可造成胎儿缺氧,死胎发生率高。真菌性肺炎,孕妇通常可无症状或病程为自限性,但症状明显者死胎率可达90%。
B.哮喘:是一种常见的肺部过敏性疾病。孕期发生率为1.4%,
哮喘持续状态约占0.2%,有1/3哮喘病人孕期病情加重。许多动物及人类研究都发现碱中毒可导致胎儿缺氧。由于子宫血供减少,母体静脉回心血量减少,碱中毒使氧离曲线左移对胎儿造成威胁,一旦母亲没有正常氧分压,缺氧进一步加重,使肺血流减少,胎儿全身和肺部血管阻力增加,最后心输出量减少致死亡。胎儿死亡与哮喘严重程度及并发的心血管疾患有关。Leluer等(1993)报道哮喘孕妇中
妊高征的发生率高2.5倍。围生儿死亡高于正常组2倍(Gordon等,1970)。
②消化系统疾病:
A.
妊娠期肝内胆汁淤积症(intrahepatic cholestasis 0f pregnancy,ICP):是妊娠期特有的并发症,表现为瘙痒和(或)
黄疸,瘙痒一般于孕期28~34周出现,也有个别早孕期就有主诉,产后即可缓解。发病率各国报道差异很大,可能与遗传基因、地理或环境有关,一般低危人群中发病率为1‰~2‰,我国上海地区发病率为4.4%(1996)。ICP
早产及围生儿死亡率高,确切的死亡原因尚未十分明确,考虑可能:a.与血清胆酸水平有关,重度ICP(高胆酸血症)可使血管痉挛,血流量减少,导致胎儿宫内窘迫;b.胎盘中滋养细胞肿胀,数量增多,绒毛基质水肿,使绒毛间隙狭窄,导致胎儿缺氧;c.妊高症发生率增加至17.52%,使血管进一步痉挛。因此,死胎发生率达15%,可发生于产前、不规则宫缩及产程刚开始时,胎儿宫内窘迫达25%,羊水胎粪污染高于正常组4倍,达40%(Alsulyman等,1996)。此外,ICP有复发倾向,有时可连续发生胎儿死亡。
B.病毒性肝炎:是肝炎病毒引起的一种急性肠道传染病,目前已知的病原至少有5种:甲型(HAV)、乙型(HBV)、丙型(HCV)、丁型(HDV)和戊型(HEV)肝炎病毒,孕妇在妊娠任何时期都可感染,其中以乙型肝炎最为常见,且可通过母婴垂直传播传染给婴儿。孕妇肝炎发生率为0.025%~1.6%,是非孕期的6倍,而急性重型肝炎为非孕期的66倍。其中乙型肝炎合并妊娠为0.1%,有1%~5%可并发重型肝炎,过去认为有5%~10%的胎儿有宫内感染,但现在运用分子杂交法证明宫内感染率高达9.1%~36.7%,妊娠早期感染肝炎病毒可使胎儿畸形率增高2倍,若晚期感染,则有31.7%的孕妇合并
妊高征。肝炎孕妇发生流产、死胎、死产和新生儿死亡均高于正常。当病情严重,尤其是合并肝性昏迷者,妊娠结局差,胎儿死亡率达32.4%。
C.
妊娠期急性脂肪肝(acute fatty liver of pregnay,AFLP):是一种少见的妊娠引起的肝微囊样脂肪变性,常伴肾、肝、脑等多器官的损害,发生率约1/1万,常在妊娠晚期28~40周发生。多见于孕35周左右的初产妇,近来对本病的认识增加,发病率有所上升。由于早期诊断,及时治疗和终止妊娠,胎儿死亡率从85%降至15%~65%,胎儿死亡原因不明,可能是由于肝功能衰竭所致。
D.急性胰腺炎:孕期胰腺炎的发病机制与非孕期不同,不是由于酗酒造成的,而常常与
胆石症有关,少数有家族性高三酰甘油血症。发病较非孕期凶险,发病率为1/1500~1/4000,孕妇死亡率为37%(非孕期为3%~6%),围生儿死亡率达37.9%。急性胰腺炎易流产、
早产、死胎,如果合并呼吸衰竭、休克、低钙(<8ng/dl)或穿刺出暗红色血液,4项中有3项,则胎儿死亡高达70%。
E.
急性阑尾炎:是妊娠期最常见的消化系统外科合并症,发生率1/1000~1/2000。由于妊娠期阑尾炎的临床表现不典型,病情发展快,故阑尾穿孔、腹膜炎明显高于非孕期。而妊娠晚期穿孔,坏死率明显高于早、中期。随着抗生素的大量运用及诊断技术的提高,母亲死亡率已降至1%,但胎儿的流产、
早产、死胎,新生儿死亡仍高。孕中期胎儿丢失率最高,尤其是穿孔后伴有腹膜炎者。Mazze和kallen(1991)发现在23周后手术者胎儿丢失率为15%,也有报道为22%,而胎儿的死亡率则与阑尾炎进展呈正相关,单纯性为2%~3%,穿孔后为20%。
③血液系统疾病――贫血:贫血是妊娠期常见的并发症,国内发病率占10%~20%,其中90%为
缺铁性贫血。WHO将妊娠期外周血的血红蛋白低于110g/L或血细胞比容<0.3定为贫血。贫血无论轻重,对胎儿都有一定影响。胎儿预后主要取决于贫血原因,而不是贫血程度。首先,由于血红蛋白低,机体运氧能力显著下降,胎儿得不到充分供氧使新陈代谢受到不良影响,导致胎盘发育不全和宫内生长受限、死胎;其次,贫血妇女并发
妊高征较多,血红蛋白110g/L以下者为25%,而正常组为11%;再者,重度贫血(30~60g/L)者,为了维持周围组织供氧,机体产生一系列代偿性改变,如血浆容量、心排出量增加、血流速度加快,外周循环阻力下降,血红蛋白解离曲线右移,一旦失代偿便引起心衰。当血红蛋白为40~50g/L,易并发贫血性心脏病,也有可能出现心衰,如合并感染、过度劳累,胎儿死亡概率更高。
④神经系统疾病――癫痫:一般有0.5%的生育年龄妇女有癫痫史,妊娠可使10%的病人发展成
癫痫持续状态,使胎儿产生缺氧性损伤,造成流产、死胎、死产。患活动性癫痫者,先天性畸形比无癫痫孕妇高8倍,围生儿死亡率高2倍。死亡主要是由严重先天畸形所造成的,也有报道胎儿脑部可见广泛出血而死亡。
⑤循环系统疾病:
A.心脏病:大约有少于2%的孕妇合并有心脏病,它可以孕前就存在或由妊娠而引发,其中二尖瓣脱垂占10%~15%。大约有90%的孕妇心功能为Ⅰ、Ⅱ期,给予适当的产前监护,其胎儿死亡率无明显增高。当心功能为Ⅲ级时,胎儿死亡率达12%。早期心衰时,胎儿死亡率为31%。如心功能为Ⅳ级,则有半数胎儿发生宫内死亡。
B.高血压:包括
妊高征和慢性高血压,是围生儿死亡的重要原因,前者占妊娠总数为5%~7%,后者为0.5%~3%。围生儿结局与疾病程度呈正相关。尤其是在尿蛋白(2+)以上,舒张压≥110mmHg(14.6kPa)时,提示肾脏和胎盘缺血、缺氧严重,若病程较长,胎儿处在长期缺氧情况下,一旦母体血压进一步升高或有宫缩,使胎盘储备功能丧失,缺氧加重导致胎死宫内。Cowles(1994)将慢性高血压分为轻、重度,前者是指血压位于140~159/90~109mmHg(18.7~21.2/12.0~14.5kPa),后者指血压≥160/110mmHg(21.3/14.7kPa),但实际上舒张压≥100mmHg(13.3kPa)时,临床上就给予抗高血压治疗,所以许多产科医师认为舒张压的标准为100mmHg时更实用。高血压有2种最常见的产科并发症――
妊高征及
胎盘早剥。在慢性高血压中,有5%~50%的患者出现
妊高征。其高危因素有:a.母亲年龄>40岁;b.高血压病程>15年;c.在早孕期血压≥160/110mmHg(21.3/14.7kPa);d.
糖尿病(B~F级);e.肾脏疾病(包括所有病因);f.心脏病;g.结缔组织病;h.主动脉狭窄。在轻度、无主诉的慢性高血压中,围生期并发症并不增多,但合并
妊高征时,胎儿死亡率为16.4%;在重度高血压者中,胎儿死亡为23%,合并
妊高征者可高达41.3%。
胎盘早剥在轻度、无主诉的高血压中占0.5%~2%,在重度中占3%~10%。慢性高血压孕中期的胎儿死亡率较高,尤其是在没有产前检查的孕妇中。此外,Mabie等发现50%慢性高血压患者伴有内科疾病,其中22%为
糖尿病。目前由于抗高血压药物的应用、产前监护手段、新生儿救治水平的提高,及适时终止妊娠,胎儿死亡率已有所下降。
⑥泌尿系统疾病:
A.肾小球肾炎:是由于沉积在肾小球血管基底膜上的抗原抗体复合物激发产生的自身免疫性疾病,可引起双侧肾皮质的无菌性炎症,主要累及肾小球,若发展为高血压、肾功能不全时,对母婴的威胁很大,死胎的发生率为8%。
B.
尿路感染:无症状菌尿在孕期的发病率为2%~7%,易发生
早产、死胎。其发病与产次、种族、社会经济地位有关,如不加以治疗,有25%感染的孕妇会出现症状,围生儿死亡率达14%,而经治疗者约为0%。
C.肾移植后妊娠:如今约有1/50的生育年龄的肾移植术后妇女妊娠。它对妊娠的影响:a.早孕流产率高达40%,其中27%为疾病性人流;b.
早产率高达50%,与并发
妊高征(30%)、肾功能损害、宫内生长环境不良有关;c.生长发育受影响,如免疫抑制剂的应用及抵抗力低下,易受细菌、病毒感染,IUGR高达24%~45%,严重者可致胎死宫内;d.先天性畸形的发生率也高于正常孕妇。因此死胎发生率高于正常。
D.
肾病综合征(
nephrotic syndrome):是一组以蛋白尿、低蛋白血症、高胆固醇血症及明显水肿为特征的综合征。主要原因有慢性肾病、
狼疮肾炎、糖尿病肾病、梅毒、
肾静脉血栓、过敏等,孕晚期最常见的原因是重度
妊高征。由于低蛋白血症,使血浆胶体渗透压降低,血容量减少、血液浓缩,子宫、胎盘血流灌注量不足,胎儿缺血缺氧导致宫内生长受限、神经系统损害,甚至死亡。母胎预后主要取决于致病的原因和肾功能损害的程度。一些研究表明
肾病综合征无高血压或严重肾功能损害者,妊娠结局良好;相反,有肾功能不全,和(或)中至重度高血压者,母胎预后差。Stelther和Cunnin- gham发现
肾病综合征导致胎儿死亡的患者中,2/3尿蛋白超过3g/d。
E.慢性肾脏疾病:胎儿的预后主要取决于肾功能受损程度和有无高血压出现,肾功能损害可分成:a.正常或轻度肾功能损害,血肌酐<132.6μmol/L(1.5mg/dl);b.中度:血肌酐为132.6~265.2μmol/L(1.5~3mg/dl);c.重度:血肌酐>265.2μmol/L(3mg/dl)。Brenner和Lazarus(1994)分析最常见的原因有
糖尿病(35%)、高血压(30%)、肾小球肾炎(15%)、多囊肾(3%)。在慢性肾脏疾病中,即使肾功能、血压正常,妊娠结局仍不良。Packham报道原发肾小球肾炎,无肾功能不全、中或重度高血压、
肾病综合征,其胎儿丢失率为1.5%。Katz(1980)报道89例慢性肾病孕妇,围生儿死亡率为11%。
⑦内分泌系统疾病:
A.
糖尿病:在1921年胰岛素发明之前,
糖尿病合并妊娠较少见,胎儿死亡率高达50%,随着对
糖尿病的认识、监护水平的提高及胰岛素的应用,胎儿和新生儿死亡率已从65%降至0~1.69%。若
糖尿病患者能得到最佳的监护,血糖水平控制稳定,围生儿死亡率及较大先天畸形可接近正常妊娠。但在胰岛素依赖性
糖尿病中,若无定期产前检查,围生儿死亡率仍有10.7%。胎儿预后与孕妇血糖水平密切相关,糖化血红蛋白>8.33%时,胎儿宫内死亡率为22.8%~24%。死胎通常发生在孕36周后,合并有血管性疾病、
妊高征或巨大儿、
羊水过多者。死胎的原因可能为:a.高血糖本身可降低胎盘对胎儿的血氧供应;b.胎儿高血糖及高胰岛素血症,使肌体耗氧量增多,造成胎儿宫内缺氧,严重者可致死;c.并发酮症酸中毒时,母血中酮体可通过胎盘到达胎儿体内,减少血红蛋白与氧气结合,加重胎儿缺氧,使胎儿酸中毒加重并发酮症,胎儿死亡率高达30%~90%;d.在胰岛素依赖性
糖尿病患者中,先天畸形是一个重要的致死原因,其大畸形发生率为5%~10%,若早孕时糖基化血红蛋白≤8.5%,大畸形发生率为3.4%;而>8.6%者,则为22.4%;e.合并血管性并发症者,如肾病(F级),在20周前出现蛋白尿>3g/24h、血肌酐>132.6μmol/L(1.5mg/dl)、贫血(血细胞比容0.25)、高血压[平均动脉压>107mmHg(14.3kPa)]者,围生儿结局差,近50%出现围生儿死亡或新生儿体重<1100g。
B.甲状腺疾病:妊娠期甲状腺疾病多见于年轻的孕妇。最常见的是
甲状腺功能亢进、功能低下、
桥本病、
单纯性甲状腺肿、
结节性甲状腺肿等。轻症或经过系统治疗后,甲状腺功能良好者,一般不影响妊娠结局。但重征或不易控制的
甲状腺功能亢进或低下,容易引起流产、
早产、死胎、死产。妊娠期
甲亢的发病率为0.5%,由于血清甲状腺激素增高,机体耗氧量增加,去甲肾上腺素和血管紧张素Ⅱ升高,导致血管痉挛和宫缩加强,易发生
早产、
妊高征、死胎。
甲亢症状稳定的死胎发生率为0;相反,不易控制的
甲亢患者的死胎率为25%。甲低女性生殖能力降低,受孕比较少见,发生率为0.3%,胎儿流产、死产、先天畸形发生率高。
⑧胶原系统疾病:
A.
系统性红斑狼疮(
systemic lupus erythematosus,SLE):是一种慢性特发性炎症性疾病,妊娠丢失率高于正常,平均为31%。孕中晚期的死胎发生率各家报道不一,平均为8%(0~22%)。疾病的活动及肾功能状态与妊娠结局有一定关系。有3个因素与胎儿死亡有关:a.APA(抗磷脂抗体)阳性:APA可使螺旋小动脉
血栓形成,胎盘缺血,在研究中发现APA是胎儿危险/死亡的一个非常敏感的指标,它对胎儿死亡的阳性预测率>50%;b.孕前数月SLE的活动性:如在孕前6月SLE处于临床活动期者,活产仅64%,若静止期则为88%;c.伴
隐匿性肾炎者,其胎儿死亡率为7.5%,且与肾损害程度有关,如血肌酐≥132.6μmol/L(1.5mg/dl),表明中重度肾功能不全,10例中胎儿丢失50%,合并蛋白尿(>300mg/24h)或肌酐清除率<100ml/min,胎儿丢失率分别为38%、46%,即使无SLE,中重度肾功能不全也会使胎儿丢失增加,尤其有慢性高血压病史者。
B.抗磷脂综合征(antiphospnolipid syndrome,APS):主要是由于抗磷脂抗体(APA)引起的,表现为
血栓形成、习惯性流产、血小板减少等,其中抗心磷脂抗体(anti cardiolipin antibody,ACA)与习惯性流产、死胎关系最密切。APS可以是原发,或继发于其他潜在的主动免疫性疾病,如SLE中。最近有研究表明,超过90%APS妇女至少有1次胎儿死亡的发生。
C.
多胎妊娠:以双胎最常见,发生率因人种和种族而异。
多胎妊娠中由于产科并发症增多,如
早产、
胎膜早破、贫血、
妊高征、
羊水过多、宫内生长受限、流产、胎儿畸形等,故围生儿死亡率高,在20‰~63.3‰,单卵双胎为双卵双胎的2~3倍。
D.子宫畸形:由于子宫畸形可以无任何症状,所以人群中确切的发病率难以统计,为0.1%~0.98%。
E.腹部外伤及烧伤:孕期腹部外伤在交通事故中最常见,由于腹部受到撞击可使肝、脾、肾、肠道受损伤,引起胎儿死亡,其发生率为15%~20%。也有报告尽管孕妇腹外部冲击力小,但引起胎儿颅内出血而死亡。大面积烧伤可引起流产、IUGR、致畸和死胎。见图2。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
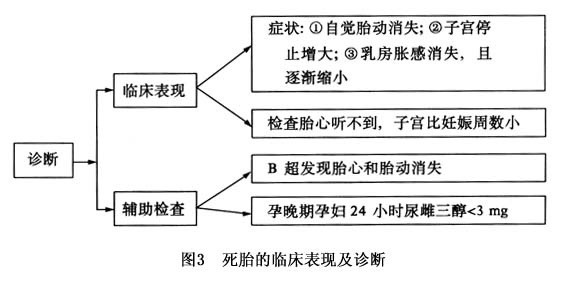
 诊断
诊断
 鉴别诊断
鉴别诊断
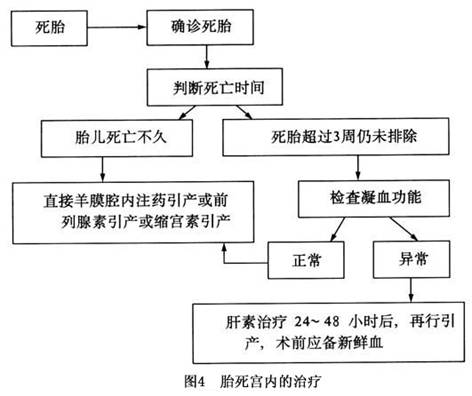
 治疗
治疗
 预后
预后

 预防
预防